Дерматит у детей – явление распространенное. Существуют различные виды этого заболевания, но чаще родители сталкиваются с проявлениями у ребенка лишь двух из них. Малыши раннего возраста страдают пеленочным дерматитом, а вот атопический может развиться и у детей постарше. В зависимости от разновидности заболевания и его стадии врачом подбирается и метод лечения, и назначаются соответствующие препараты.
1 Пеленочный дерматит
Одним из наиболее распространенных кожных заболеваний у детей раннего возраста является пеленочный дерматит. По некоторым данным, с ним сталкиваются до 50% малышей, причем у девочек он встречается чаще. Доказано, что ему в большей степени подвержены дети с повышенной чувствительностью к аллергии и те, кто находится на искусственном вскармливании. Дело в том, что при употреблении грудного молока кал у малышей имеет более низкую ферментативную активность, и кожа под памперсами раздражается меньше.
Характерные симптомы – покраснение, сыпь и зуд – появляются при определенных условиях. Риск развития этого заболевания повышают следующие факторы:
- 1. Механические – когда кожа трется о ткань пеленок или материал подгузника.
- 2. Физические – это высокая влажность и температура под подгузником. Влажная от мочи кожа сильнее трется о подгузник, и риск ее повреждения выше.
- 3. Химические – это пищеварительные ферменты, аммиак и соли желчных кислот. Как правило, одни вещества усиливают действие других. Бактерии в каловых массах взаимодействуют с мочевиной, вследствие чего выделяется аммиак, который увеличивает активность любых раздражающих факторов.
- 4. Микробные – в случае присоединения бактериальной инфекции.
Все это оказывает токсическое действие на кожу ребенка, которое будет особенно сильным, если по каким-то причинам снижается ее защитная функция.
Пеленочный дерматит проявляется покраснением кожи, нередко выраженной сыпью характерного вида. Обычно он локализуется на попе, в области поясницы, внизу живота, в области половых органов. Процесс может сопровождаться шелушением. Степень выраженности всех этих симптомов во многом зависит от того, насколько правильно и своевременно было начато лечение. Если вовремя этого не сделать, то к дерматиту добавится бактериальная или грибковая инфекция, то есть кандидоз. При длительном течении заболевания вместо мелкой сыпи могут появляться глубокие эрозии.

2 Лечение и профилактика
Лечение пеленочного дерматита начинается с правильного ухода за нежной и чувствительной кожей малыша. Она требует тщательного очищения, особенно в паху и в области анального отверстия. Но использовать для этого можно только щадящие моющие средства. Поскольку детская кожа имеет более низкий порог раздражимости, то любую такую парфюмерию можно применять только в небольших количествах. Мыло, даже детское, может раздражать кожу, поскольку содержит много щелочных компонентов. Пены для ванны или шампуни – это синтетические продукты, которые содержат обычно отдушки. К тому же они приводят к обезжириванию кожных покровов, что снижает их естественную защиту.
Для ухода за детской кожей важнее чистая вода. Малыша в возрасте нескольких месяцев купают каждый день, но с применением моющих средств – не чаще, чем 2-3 раза в неделю. Подмывать ребенка нужно каждый раз после дефекации. После этого кожу обязательно нужно высушить. Это делают с помощью мягкой натуральной ткани. Причем кожу не вытирают, а тщательно промокают.
Помимо очищения кожу необходимо смазывать кремами и маслами, умеренно припудривать. Качественная присыпка помогает защитить кожу от механического натирания подгузником. Но количество присыпки должно быть очень небольшим, в противном случае на коже образуется корочка или комки, которые только ухудшат ситуацию. Детский увлажняющий крем тоже нужно применять с осторожностью, поскольку некоторые малыши плохо переносят такие средства. Дело в том, что втирание кремов и масел приводит к задержке потоотделения и мацерации кожи.
Иногда, чтобы избавиться от дерматита, достаточно просто сменить подгузники. Многие родители считают, что марлевые изделия полезнее для ребенка. Но современные одноразовые подгузники гораздо гигиеничнее, поскольку в них моча удерживается во внутреннем слое и не контактирует с кожей ребенка. Менять их нужно регулярно, каждые 3-4 часа, а при необходимости – и чаще.
Медикаментозное лечение пеленочного дерматита сводится к применению кремов и мазей, в основном содержащих оксид цинка. Это Деситин. Есть не менее эффективная мазь – Бепантен. Ее действующим веществом является декспантенол. Он довольно быстро снимает воспаление кожи. Хорошо зарекомендовал себя крем Драполен, обладающий антисептическим действием. Если пеленочный дерматит привел к развитию кандидоза, то применяются специальные кремы и присыпки, содержащие противогрибковые компоненты.
Пеленочный дерматит хорошо лечится и народными средствами. Но не все они получили одобрение официальной медицины. Например, борная кислота и тальк могут только навредить ребенку. А вот травяные настои ромашки или череды одобряются и квалифицированными педиатрами. Но применять эти средства нужно осторожно, поскольку они могут вызвать у ребенка аллергию.

3 Атопический дерматит
Атопический дерматит – это заболевание, которое многие по привычке называют диатезом. Его часто путают и с другим видом дерматита – аллергическим, который возникает при непосредственном контакте с раздражителем. В то время как атопический дерматит – это хроническое заболевание, которое протекает с периодами обострения, и чаще они случаются весной и летом. В основе этой патологии – наследственные факторы, которые приводят к тому, что организм неадекватно реагирует на некоторые раздражители. Если аллергический дерматит вызван реакцией на белки, являющиеся аллергенами, то атопическая форма может возникать и при контактах с другими веществами.
Долгое время причины появления атопического дерматита оставались загадкой для врачей. Затем было установлено, что у некоторых детей иммунный аппарат может реагировать повышенным образованием антител на любые чужеродные белки, попавшие в организм. Для этого нужно сочетание нескольких факторов риска – это наследственная предрасположенность, наличие раздражителей, пищевая аллергия и т. д. При неблагоприятных условиях все это вместе взятое и приводит к болезни. Такими неблагоприятными условиями могут быть психоэмоциональные нагрузки.
У ребенка первого года жизни обычно снижены защитные функции, в частности – кишечника. Поэтому у малышей атопический дерматит развивается чаще. Но бывает и так, что он возникает у ребенка в 3 года, и даже у младших школьников.
Не всегда покрасневший кожный покров говорит о наличии атопического дерматита. Могут быть и другие причины, так что диагноз может поставить только врач. Тем более что есть две формы атопического дерматита.
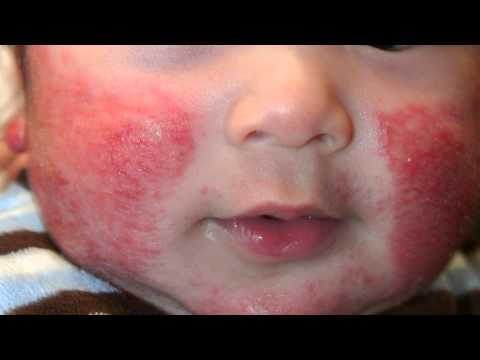
- 1. Себорейная. Ее симптомы – умеренное покраснение, шелушение и сухость кожных покровов. Эти признаки хорошо заметны везде, в том числе и на волосистой части головы, и на лице. Но сначала процесс локализуется преимущественно на щеках.
- 2. Экссудативная. Для нее характерна мокнущая сыпь, сильное покраснение и отечность.
Зуд от высыпаний сопровождает обе формы дерматита. Сыпь обычно локализуется на руках. Затем высыпания могут появляться на ногах – на голени, под коленом. Там, где ребенок это расчесывает, появляются серозные корочки. В этих местах возможно проникновение бактериальной инфекции.
При сильной аллергической реакции назначают антигистаминные препараты второго и третьего поколения – Фенистил, Кларитин, Лоратидин. Они помогают снять зуд и отечность. Если ребенок сильно расчесывает пораженные участки либо имеет место серьезное поражение кожи, врач назначает стероидные гормоны – эти средства выпускают в виде мазей, так что их побочные эффекты сведены к минимуму.

4 Питание при лечении
Медикаментозное лечение при дерматите играет менее важную роль, чем организация правильного питания. Нужно соблюдать определенную диету. Энергетическая ценность рациона не ограничивается, но из него убирается все, что способствует развитию аллергии.
Основные принципы диеты:
- 1. Исключить все красные овощи и фрукты. Зато разрешены зеленые и желтые яблоки, груши, белая смородина и черешня, все виды кабачков и тыквы, огурцы и листовая зелень.
- 2. Из молочных продуктов можно употреблять творог и йогурты, но только те, что были приготовлены в домашних условиях, поскольку в промышленности в них могут добавляться любые пищевые красители, которые тоже могут вызывать аллергию.
- 3. Ребенку можно давать любые нежирные сорта мяса, а вот супы нужно готовить овощные. Можно есть гречневую, рисовую и овсяную кашу.
- 4. Исключить цитрусовые, все виды орехов, шоколад, рыбу и морепродукты, мед и куриные яйца (как минимум желток). Причем если речь идет о ребенке на грудном вскармливании, то эти продукты нужно исключить из рациона кормящей мамы.
- 5. Нужно ограничить такие продукты, как свеклу, морковь, ячневую или пшеничную каши. Они кажутся безобидными, но вполне могут вызвать высыпания.
У многих детей дерматит является проявлением пищевой аллергии на коровье молоко, вернее, на его белок. Так что этот продукт надо давать с осторожностью. Для грудничков на ГВ это не так важно. Но для тех, кому дают искусственные смеси, это играет важную роль, поскольку нужно подобраться специальную разновидность без этого белка.
Несоблюдение гипоаллергенной диеты кормящей мамой может иметь неприятные последствия. Так же, как и неосторожный ввод прикорма. Поскольку то, что начинается как аллергический дерматит, вполне может перейти и в хроническую форму. И не всегда дети ее перерастают. Атопический дерматит, который не пролечили вовремя, грозит тем, что к 6-7 годам ребенок будет страдать от бронхиальной астмы или аллергического ринита.

5 Рекомендации
Важную роль при лечении играет состояние окружающей среды. Без соблюдения необходимых мер назначаемые препараты и лечение не будут иметь достаточной эффективности, и возможны рецидивы заболевания.
- 1. Помещение нужно регулярно проветривать. Воздух не должен быть ни сухим, ни жарким. Иначе это вызовет повышенное потоотделение. И соли, содержащиеся в этой жидкости, будут раздражать кожу и усугублять течение болезни, так что лечить ее даже кортикостероидами будет бесполезно.
- 2. Важно, чтобы ребенок пил очищенную воду. Дело в том, что кипячение водопроводной воды убивает только микробов, но не устраняет остальные загрязнения. Даже для купания ребенка с дерматитом лучше брать бутилированную воду, прошедшую дополнительную очистку. Вода в ванне должна быть теплой, но не горячей. Пользоваться губками, пемзами и скрабами нельзя. Кожу не вытирают, а непременно промокают мягким полотенцем.
- 3. Одежду нужно носить из натуральных тканей мягкой выделки. Но шерстяных изделий тоже следует избегать – особенно, если они касаются голого тела. Белье стирают гипоаллергенными порошками и очень тщательно полощут.
- 4. В комнате не должно быть пушистых ковров. Декоративные подушки и мягкие игрушки тоже рекомендуется убрать. Даже при самой тщательной уборке на них будет оседать пыль. Не говоря уже о том, что шерстяные ковры сами по себе могут вызывать аллергию.
Соблюдение описанных мер поможет снять острые приступы дерматита, а со временем ребенок их полностью перерастет. Обычно это случается к переходному возрасту.








